Aproximación al paciente con una masa esplénica
En cirugía veterinaria, prevenir o detener hemorragias, es vital
1 abril, 2020Caso VetAid: mordedura en perro
14 septiembre, 2020Ricardo Rueano Barneda. Presidente GEVONC-AVEPA. H.V. Mediterráneo (Madrid)
Es frecuente que la presencia de una masa en el bazo de los perros no sea advertida por el propietario hasta que adquiere dimensiones importantes o cuando produce sintomatología asociada (dolor, anemia, shock hipovolémico…). Por eso, es habitual que el diagnóstico de estas lesiones se realice por el servicio de urgencia, y que, por el contrario, su diagnóstico precoz se produzca, habitualmente, en chequeos rutinarios o en el proceso diagnóstico de otras patologías (p. ej.: en una ecografía abdominal de un paciente con trastornos digestivos y que se encuentra, como hallazgo casual, una imagen de efecto masa en el bazo).
Cuando hablamos de masas esplénicas las neoplasias son más numerosas que otras lesiones. En un estudio realizado por Eberle et al. (2012), se comprobó que, sobre 249 casos, el 53% de ellos padecían un tumor en el bazo. Además, de este grupo, el 73,5% padecían hemangiosarcoma esplénico (HSA).
Los HSA son lesiones muy frágiles por lo que su diagnóstico se realiza, en la mayoría de las ocasiones, tras realizar al paciente una esplenectomía de urgencia debido a un cuadro de hemoperitoneo agudo. Además, por la naturaleza necrótica y hemorrágica de los HSA hace que las citologías presenten una altísima hemodilución, lo que dificulta e incluso muchas veces imposibilita, el diagnostico citológico. Estas características son las que hacen que el diagnóstico de estas neoplasias se produzca después del tratamiento quirúrgico, no siguiendo el protocolo de actuación en cualquier enfermedad oncológica (aplicación del tratamiento adecuado tras la obtención del diagnóstico).
Por otro lado, en un estudio de Cleveland et al. (2016), sobre pacientes con masas esplénicas íntegras, sólo 18 de 105 casos eran HSA. Además, en un estudio sobre 65 casos de Mallinckrodt et al. (2011), se comprobó que las masas esplénicas de naturaleza no neoplásica, alcanzaban mayor tamaño que las neoplásicas por esa fragilidad descrita anteriormente.
A pesar de estos resultados, se debe de afrontar la presencia de una masa esplénica como un tumor maligno aunque no tengamos diagnóstico, ya que estadísticamente la lesión más frecuente es el HSA. Para ello debemos de realizar el estadio del paciente.
Históricamente, el estadio se ha considerado como único factor pronóstico en los HSA, salvo un estudio sobre 30 casos con HSA estadio II realizado por Moore et al (2017), en el que se sugiere que el grado histológico también podría ser factor pronóstico.
Para realizar el estadio debemos realizar:
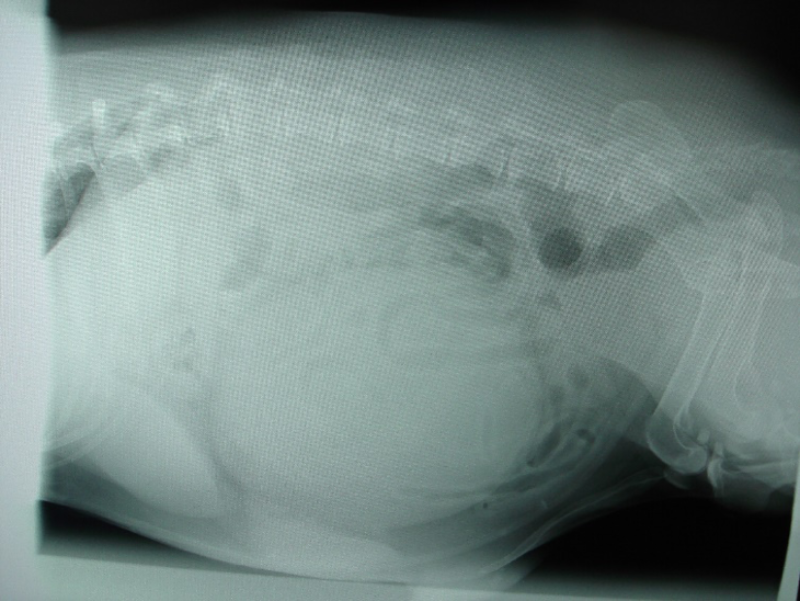
- Estudio radiográfico de cavidad torácica: dos o tres proyecciones con el objetivo de descartar metástasis pulmonares. En el caso del HSA es más frecuente la presentación miliar a la nodular. Además, hay que valorar la silueta cardiaca:
- En los casos de hemorragia abdominal, podemos encontrarnos con imagen de microcardias por la hipovolemia.
- Entre un 8,7 y un 25% de las ocasiones, se producen de manera sincrónica un HSA esplénico y cardiaco (habitualmente en atrio derecho) y puede aparecer una imagen de cardiomegalia por derrame pericárdico.
- Ecografía abdominal: obviamente se ha de realizar una ecografía para evaluar donde se encuentra la masa y si hay presencia de líquido libre. Además, hay que buscar posibles metástasis (los HSA se diseminan por vía hematógena y además por implantación directa por sangrados). A pesar de eso, hay que saber que la capacidad de detección de metástasis abdominales es muy limitada debido a que, frecuentemente, son de pequeño tamaño y no detectan por ecografía. A pesar de la dificultad del diagnóstico citológico de alguna lesiones esplénicas (hematoma, HSA), se debe realizar una PAF (punción con aguja fina) por si se obtiene celularidad y nos guía en el diagnóstico.
- Ecocardiografía: se debería hacer de manera rutinaria para el estadio de HSA. Pero en situación de urgencia, que es probable que no se tenga la posibilidad de contar con un especialista, se debe de hacer, al menos en casos en que radiográficamente, se tenga sospecha de derrame pericárdico. En el caso de que exista, se debe de drenar para mejorar la contractibilidad cardiaca.
- ECG: es frecuente que los pacientes con HSA padezcan arritmias ventriculares perioperatorias. Es necesario detectarlas y tratarlas. Además, su presencia es factor pronóstico negativo ya que multiplica por dos el riesgo de muerte perioperatoria, según un estudio publicado en 2014 sobre 539 pacientes realizado por Wendelburg et al.
- Análisis de sangre: la bioquímica no suele aportar información relevante asociada a la masa, pero los resultados del hemograma son muy importantes de cara al pronóstico (según el estudio de Wendelburg reseñado anteriormente) y al manejo perioperatorio: necesidad de transfusiones, etc.
- Eritrocitos: Es frecuente que estos pacientes tengan una anemia de moderada a grave. Se produce por dos razones: por sangrados (hemoabdomen) y por destrucción de los hematíes por el propio tumor (anemia hemolítica microangiopática) que se reflejará por la presencia en el frotis de esquistocitos y acantocitos. Un hematocrito inferior al 30% supone que se duplica el riesgo de muerte perioperatoria.
- Leucocitos: es frecuente que haya leucocitosis con neutrofilia.
- Plaquetas: es otro factor importante ya que su descenso es factor importante como riesgo de muerte perioperatoria. Se produce por dos razones: agotamiento por sangrado y por CID (Coagulación intravascular diseminada) que se presenta en el 50% de los pacientes con HSA.
Con los resultados laboratoriales se deben planificar medidas para corregir las alteraciones si suponen un riesgo para la vida del paciente o para el manejo quirúrgico, utilizando transfusiones de sangre fresca (aporte de eritrocitos y plaquetas), concentrado eritrocitario (eritrocitos), unidades de plaquetas (plaquetas) o de plasma fresco congelado (aporte de factores de coagulación para el tratamiento de coagulopatías).
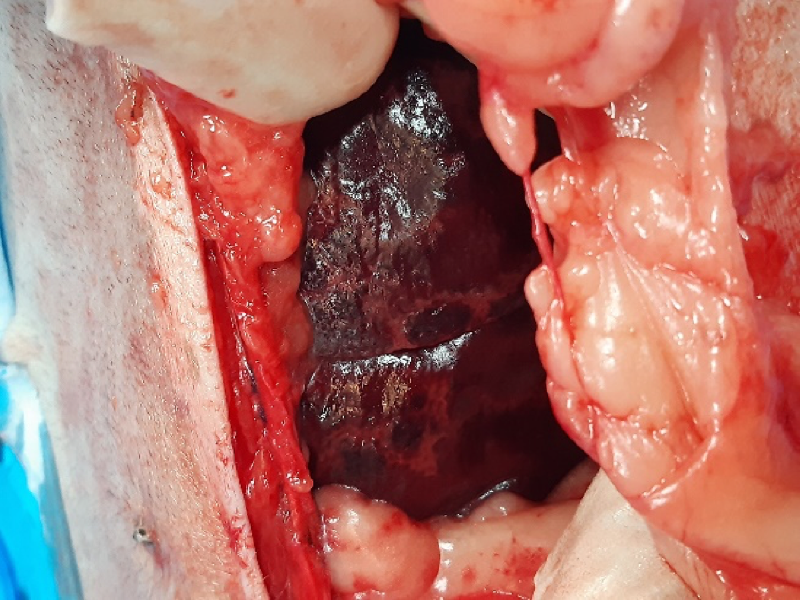
Una vez que se ha realizado el estadio y que se ha estabilizado al paciente, hay que realizar la esplenectomía. A pesar de que no se hayan encontrado metástasis con la ecografía abdominal, se debe realizar una exploración concienzuda de la cavidad abdominal.
La muestra ha de referirse entera al laboratorio de anatomía patológica, en contenedores adecuados y en formol a una proporción 1:10.
El tratamiento médico del HSA y los distintos pronósticos, serían motivo de un artículo independiente, junto con el de otras lesiones neoplásicas, pero como norma general, se utilizan protocolos basados en doxorrubicina (monoterapia, AC, VAC…) ya que estos tumores son muy sensibles a dicho fármaco.
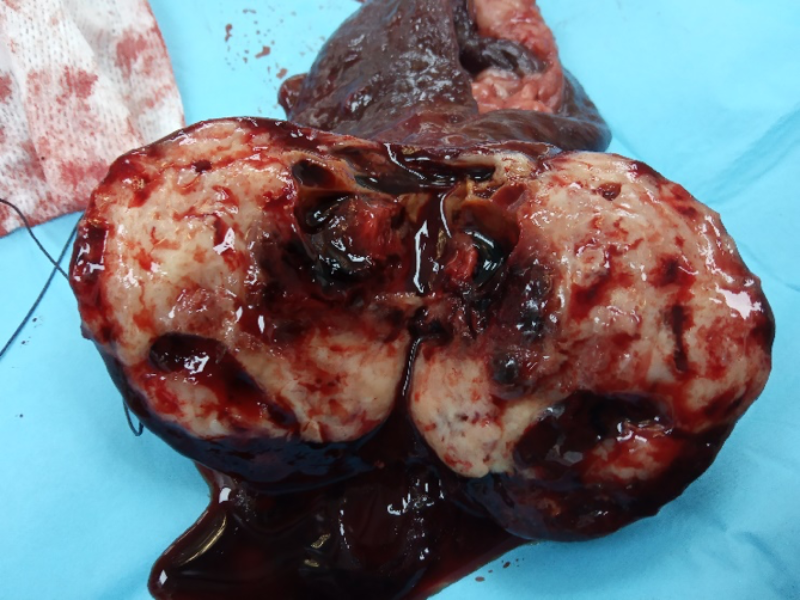
En el caso de que el resultado del laboratorio sea hematoma (que clínica y ecográficamente pueden ser indistinguibles a los HSA aunque suelen alcanzar tamaños más grandes que los HSA sin romperse) se recomiendan revisiones durante el primer año ya que en un estudio de Patten et al sobre 35 casos diagnosticados de hematoma esplénico, un 11% murieron por enfermedad metastásica.
Nota: Ricardo Ruano es autor del libro “Oncología práctica en clínica veterinaria”
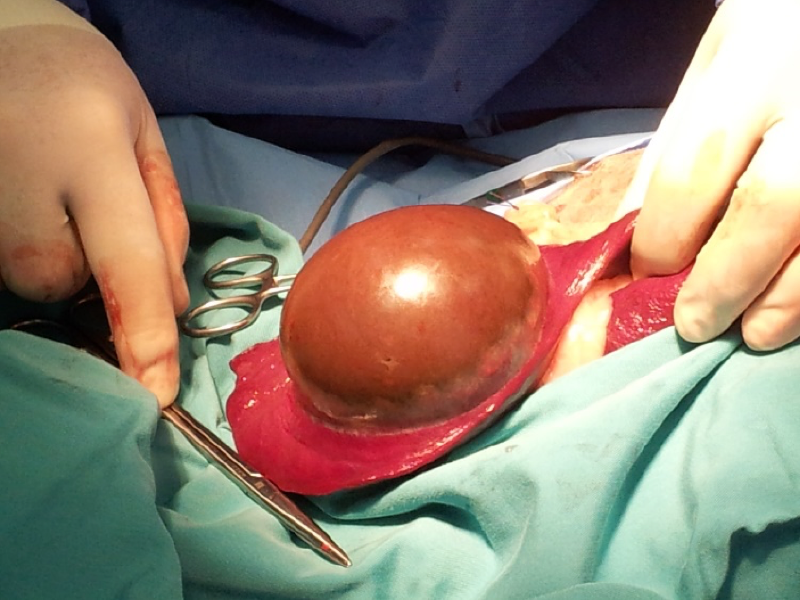
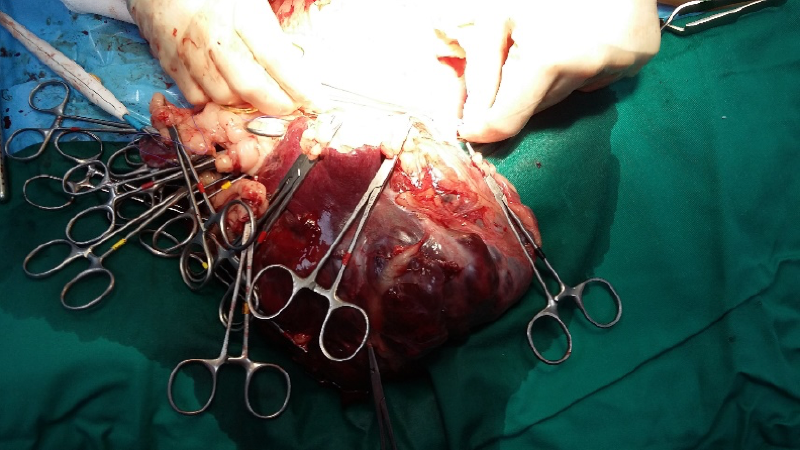
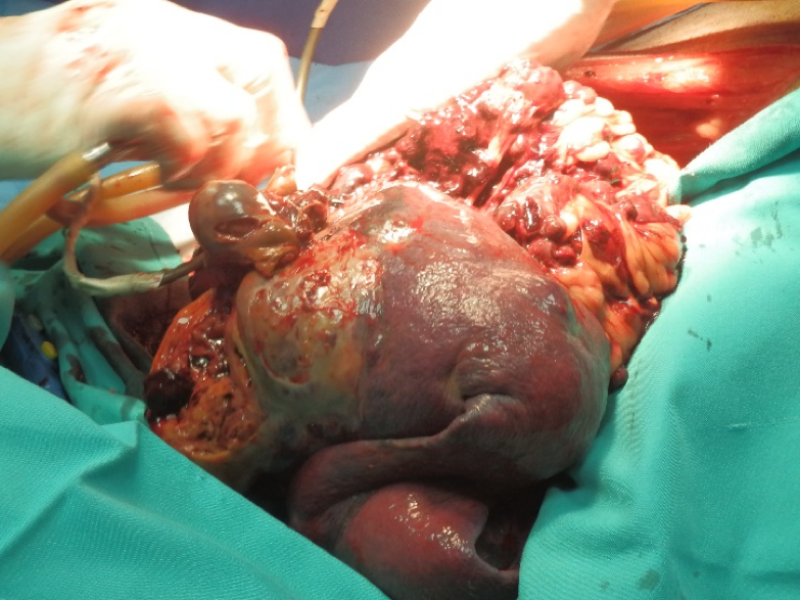
(*) Las fotografías no guardan relación con la estructura del texto, no están ordenadas según el mismo.
